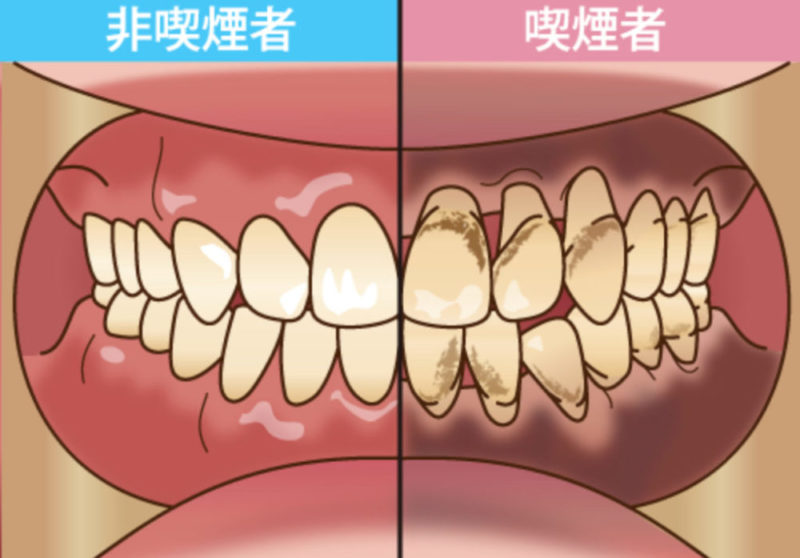
以前から歯周病などに影響を与えると言われている
『 喫煙 』
今月の5月31日は 「 世界禁煙デー 」 もありますので、ちょっと書いていきます。。。
この 『 喫煙 』 は、ガンをはじめとする循環器疾患、呼吸器疾患、糖尿病、周産期異常などさまざまな疾患の原因になることが科学的知見でも確立されていて、健康への悪影響はあきらかで、もちろん歯周病や糖尿病のリスクも高くなります。
たばこの消費量は、最近では減少傾向ですが若い女性の喫煙率はあまり減少傾向を示さず、ほとんど横ばいで、さらに悪いことにより禁煙しにくいメンソール系のたばこが女性に人気のようです。
ただ、この妊娠の可能性のある世代に対して、喫煙の影響は啓発不足の感があり、よりいっそうの禁煙支援を行う必要性があると考えられます。
あと、禁煙の意思でいえば
やめたい
と思っている人は意外と多く各世代の4割程度の方が考えていながらも禁煙にいたっていないのは、まさにニコチンの依存症にあるといえます。
( 自分も今から15年近く前の長女を授かった?時の妻が妊娠した時に禁煙しました。
それまでも職業柄、診療中(朝から夕方まで)は休憩時間などでも手(正確には指)に匂いがつくと、それを口腔内に入れるのでほとんど吸わなくなっていました。
それで無理なく禁煙できたような気がします。 )
たばこは言わば
『 合法ドラッグ 』
でニコチンが含まれているため習慣性・依存性があり、実際吸わないと落ち着きがなくなるそうです。
禁煙も3日目がとてもきつく1週間継続できれば、ほぼ成功といえる段階になるようです。
また、
「 禁煙しようと思っていても、なかなかできない 」
とよく耳にしますが、アルコールよりはやめやすいそうです。
最近社会的な問題になっているのが副流煙による受動喫煙です。
2008年12月に米国小児科学会誌に発表された論文で、新たに警告されているものは、
『 セカンドハンドスモーク(直接受動喫煙) 』 ではなく、
『 サードハンドスモーク(間接受動喫煙) 』 です。
『 セカンドハンドスモーク 』
は、喫煙する人が吐き出す煙や、くすぶらせる煙が拡散して、近くにいる人がその煙を吸わされ喫煙者でなくても
心臓血管系の病気・脳卒中・肺ガン・流産・新生児無呼吸症候群など
のリスクを負わされることで、近年わが国でも知られるようになってきたものです。一方、
『 サードハンドスモーク 』
は、煙が消失したのちに煙に含まれる物質が、喫煙者の髪の毛・衣類・部屋のカーテン・ソファなどに付着し、それが汚染源となり間接的に第3者がたばこの有害物質に曝露されることだそうです。
なので、たとえば妊婦が直接受動喫煙を受けると、おなかの中の胎児にとっては間接的に受動喫煙となるので、これも “ サードハンドスモーク ” となります。
最近は “ セカンドハンドスモーク ” の知識をもっている人は多いのですが、お子さんのいる自宅を完全禁煙にしていない家庭は多くあります。
というのも、子供がいない間はタバコを吸っていたり、喫煙者が換気扇の下で喫煙したりすることは問題で、このような状態では、赤ちゃんや幼児を有害物質の曝露から守ることは出来ません。
“ サードハンドスモーク ” の知識をもてば、室内(車内も)は絶対にスモークフリーでなければならないのです。
これを読んだきっかけにぜひ禁煙を!^^
( この記事は 『 月刊 糖尿病ライフ さかん 5月号 』 を参考にまとめてあります。 )


“




 “
“ 

