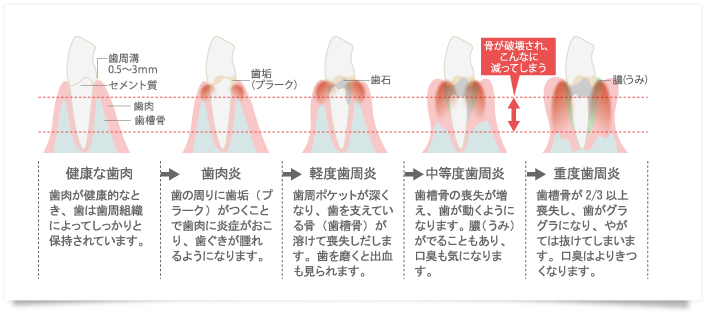
歯周病の基本治療?
歯周病の原因は、歯にペッタリとつくプラーク(細菌のかたまりで歯垢ともいう)。
この中に潜む歯周病菌が引き起こす炎症によって、歯を支える歯周組織が破壊され、最終的には歯が抜けてしまう怖い病気なのです。
また、いったん破壊されてしまうと回復させるのが難しく、とてもやっかいです。
歯周病がふつうの感染症と違うのは、病気の原因菌がふだんから自分たちの口の中にいる常在菌だということ。
これは母親の母親の産道を通って生まれてくるときに感染するのではないか?といわれていますが、まだはっきりとは分かりませんが、歯周病菌との付き合いは生まれると同時にはじまっているのかもしれません。
ただし、感染したからといってすぐに歯周病になるわけではなく、常在菌である歯周病菌と人間は、本来平和に共存しているものなのです。
しかし、ブラッシングをさぼったり、みがき方が雑だったりしてプラークが蓄積し成熟するにつれて、歯周病菌は口の中で猛烈な勢いで増殖します。
すると、それまで保たれていた共生のバランスがくずれて炎症が起きるのが歯周病のはじまりです。
そこで歯周病の進行を止めるには、歯周病菌を徹底的に追い出すこと。
歯周病菌は空気にふれると死んでしまう嫌気性菌なので、歯周ポケットの奥深くや軽石状の歯石の中が大好きなので、温かで空気のない恵まれた環境の中に潜んでいます。
そこで、歯周病菌を減らすには歯の表面だけでなく、歯周ポケットの中にもスケーリング・ルートプレーニングでしっかりと歯医者さんで掃除します。
そうはいっても、歯面のプラーク除去ももちろん重要で、歯科医院のプロフェッショナル・クリーニングのPMTCや患者さまご自身のていねいな歯みがきで歯周病菌を徹底的に減らします。毎日の歯みがきも歯周病菌を減らすための立派な “ 治療 ”なのです。
歯科の実態調査では、日本の成人の約8割になんらかの歯周病の症状があることが分かっていますので、他人事ではありません。
痛くないからといって放置せず、病状が悪化する前に歯周病の予防治療をはじめましょう!^^
( 今回の内容は nico 2011年 9月号 『 ストップ!ザ・歯周病 』 を参考に記載してあります。 )



 “
“